Clonagem
Clonagem Humana
O objectivo da investigação da clonagem humana nunca foi clonar pessoas ou criar bebés para no futuro serem dadores de partes ou produtos humanos.
A investigação tem como objectivo obter células estaminais para curar doenças.
Ninguém sabe até que ponto é que a clonagem humana avançou realmente para criar um bebé.
Em Abril de 2002, o cientista italiano Dr. Severino Antinori fez um comentário improvisado a um jornalista, afirmando que 3 mulheres já estariam grávidas de um embrião clonado. A partir dessa altura saiu das luzes da ribalta e nunca mais confirmou ou negou este comentário.
Os médicos consideram os riscos da clonagem humana muito elevados.
"Submeter os seres humanos à clonagem não é assumir um risco desconhecido, é prejudicar as pessoas conscientemente", afirma Kilner.
Em 1996 foi clonada a ovelha Dolly. Foi o primeiro animal a ser clonado a partir do ADN de uma ovelha adulta, em vez de ser utilizado o ADN de um embrião. Embora a Dolly pareça suficientemente saudável, pôs-se a questão se ela iria envelhecer mais rapidamente do que uma ovelha normal. Além disso, foram precisas 277 tentativas para produzir a Dolly.
Quem é que aceitaria estas probabilidades numa experiência com bebés humanos?
No entanto, há quem concorde com a clonagem para ter um bebé
Por exemplo, pais que perderam um bebé e que querem substitui-lo, ou pessoas que querem ter os seus próprios filhos mas que não conseguem da maneira tradicional.
Por exemplo, nos casos em que um homem não pode produzir esperma, pode fazer com que o seu próprio ADN seja introduzido no ovo da sua parceira, criando um clone dele próprio.
"parece-se mesmo com o papá"
Ovelha Dolly
Dolly

Os clones não chamaram muita atenção durante anos, pois a clonagem se restringia principalmente a plantas e protozoários. Porém em 1996, um anúncio marcou a história da genética. O escocês Ian Wilmut, do Instituto Roslin, de Edimburgo, com a colaboração da empresa de biotecnologia PPL Therapeutics conseguiram a proeza de mostrar que era possível a partir de uma célula somática diferenciada clonar um mamífero, tratava-se de uma ovelha da raça Finn Dorset chamada de Dolly.
Como foi realizado o processo de clonagem da ovelha Dolly?
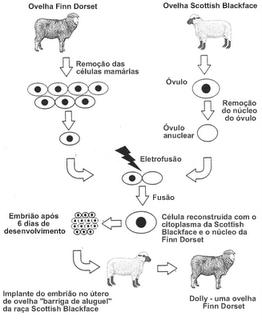
Eles isolaram uma célula mamária congelada de uma ovelha da raça Finn Dorset de seis anos de idade e a colocaram numa cultura com baixa concentração de nutrientes. Com isso a célula entrou em um estado de latência parando de crescer. Em paralelo, foi retirado o óvulo não fertilizado de uma outra ovelha, da raça Scottish Blackface, de cor escura. Desse óvulo não fertilizado foi retirado o núcleo, transformando-o em um óvulo não fertilizado e sem núcleo. Através de um processo de eletrofusão ocorreu a união do núcleo da ovelha da raça Finn Dorset com o óvulo sem núcleo da ovelha da raça Scottish Blackface, dando início à divisão celular: uma célula em duas, duas em quatro, quatro em oito e assim por diante. Após seis dias, o embrião, (com cerca de 100 células), é chamado de blastocisto. O blastocisto foi colocado no útero de uma outra ovelha da raça Scottish Blackface que funcionou como "barriga de aluguer". Após a gestação, esta ovelha deu à luz um filhote branquinho da raça Finn Dorset chamada Dolly.
Erros apresentados:
A ovelha Dolly não era tão idêntica ao doador do núcleo, apesar de herdar da ovelha branca o DNA contido nos cromossomos do núcleo da célula mamária, ela também herdou da ovelha escura o DNA contido nas mitocôndrias, organelas que ficam no citoplasma das células.
Com o passar do tempo foi percebido que Dolly apresentava as extremidades dos cromossomos (telômeros) diminuída gerando envelhecimento celular precoce. Devido ao envelhecimento, Dolly sofria de artrite no quadril e joelho da pata traseira esquerda. (Sugere-se que isto tenha ocorrido porque ela foi criada a partir de uma célula adulta de seis anos, e não de um embrião.)
Dolly foi sacrificada aos 6 anos de idade, depois de uma vida marcada por envelhecimento precoce e doenças.
Os problemas de saúde de Dolly levantam dúvidas sobre a possibilidade da prática de copiar a vida.

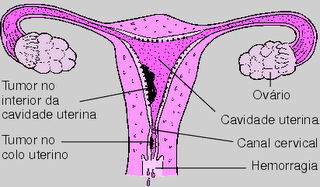
Cancro do Ovário
Cancro do ovário
O cancro do ovário (carcinoma do ovário) desenvolve-se sobretudo nas mulheres com 50 e 70 anos. Globalmente, cerca de 1 em cada 7 mulheres contrai esta doença. É o terceiro cancro mais frequente do aparelho reprodutor feminino.
Morrem mais mulheres de cancro do ovário do que de qualquer outro que afecte o aparelho reprodutor.
As células ováricas cancerosas podem disseminar-se directamente até à área que as rodeia e, pelo sistema linfático, até outras partes da pélvis e do abdómen. As células cancerosas também podem propagar-se pela circulação sanguínea e, finalmente, aparecer em pontos distantes do corpo, sobretudo o fígado e os pulmões.
Sintomas e diagnóstico
Um cancro do ovário pode atingir um tamanho considerável antes de provocar sintomas. O primeiro sintoma pode ser um ligeiro mal-estar na parte inferior do abdómen, semelhante a uma indigestão. A hemorragia uterina não é frequente. O facto de uma doente pós-menopáusica ter ovários maiores pode ser um sinal precoce de cancro, apesar de o seu crescimento também se poder dever a quistos, a massas não cancerosas e a outras afecções. De qualquer forma, pode aparecer líquido no abdómen e este pode inchar devido a isso ou ao aumento de tamanho do ovário. Nesta fase, a mulher pode ter dor na pélvis, anemia e perda de peso. Em determinado caso excepcional, o cancro do ovário segrega hormonas que provocam um crescimento excessivo do revestimento interno uterino, um aumento no tamanho das mamas ou um maior desenvolvimento de pêlos.
O diagnóstico do cancro do ovário nos seus primeiros estádios é difícil de fazer, porque os sintomas normalmente não aparecem até que o cancro se tenha disseminado e porque muitas outras doenças menos graves têm sintomas semelhantes.
Se se suspeitar da existência deste cancro, é necessário fazer uma ecografia ou uma tomografia axial computadorizada (TAC) para ter mais informação acerca do aumento do ovário.
Tratamento
O tratamento do cancro do ovário é cirúrgico. O alcance da cirurgia depende do tipo específico do cancro e do seu estádio. Se não se tiver espalhado para além do ovário, é possível extrair só o ovário afectado e a trompa de Falópio do mesmo lado. Se o cancro se tiver propagado para além do ovário, devem ser extraídos os dois ovários e o útero, bem como os gânglios linfáticos próximos e todas aquelas estruturas circundantes pelas quais o cancro costuma expandir-se.
Depois da cirurgia, pode ser administrada radioterapia e quimioterapia para destruir qualquer pequena zona cancerosa residual. O cancro do ovário que já se disseminou (deu lugar a metástases) é difícil de curar. Cinco anos depois do diagnóstico, o índice de sobrevivência das mulheres com os tipos mais frequentes de cancro do ovário é de 15 % a 85 %. Esta margem tão ampla reflecte diferenças na agressividade de certos cancros e nas diversas respostas imunológicas face ao cancro entre as mulheres.
Cancro do Útero
Cancro do Útero
O cancro do útero também conhecido por
carcinoma endometrial, porque no endométrio (revestimento interno do útero).
É o
quarto cancro mais frequente entre as mulheres e o mais frequente do reprodutor feminino.
Sintomas e diagnóstico
As hemorragias anormais provenientes do útero são o sintoma inicial mais frequente.
A hemorragia pode surgir depois da menopausa, ou então pode ser uma hemorragia recorrente, irregular ou abundante nas mulheres que ainda tem o período menstrual.
Uma em cada três mulheres com hemorragia uterina depois da menopausa tem este tipo de cancro.
Para diagnosticar este cancro são usados vários métodos, mas o mais frequente é o teste de Papanicolaou (Pap), que detecta a presença de células cancerosas no colo do útero, (este método não é 100% fiavélpois pode não reconhecer as referidas células.) Consequentemente, nestes casos os médicos também podem fazer uma biopsia do endométrio ou uma raspagem, através das quais se extrai uma amostra de tecido do revestimento interno do útero para a examinar ao microscópio.
Tratamento
A histerectomia, que consiste na extirpação cirúrgica do útero, é a base do tratamento de uma mulher com este tipo de cancro. Se o cancro não se tiver propagado para além do útero, a histerectomia é quase sempre curativa. Durante a operação, o cirurgião extrai normalmente as trompas de Falópio, os ovários (salpingooforectomia) e os gânglios linfáticos adjacentes. Em seguida, um anatomopatologista examina todos estes tecidos para descobrir se o cancro se espalhou e até onde o pode ter feito e, deste modo, poder decidir se é necessária a radioterapia depois da intervenção cirúrgica.
Do total das mulheres afectadas, quase dois terços sobrevivem e não manifestam sinais de cancro 5 anos depois do diagnóstico, menos de um terço morre por causa desta doença e quase uma décima parte sobrevive mais tempo, embora continue a ter o cancro. Se o cancro é descoberto nas suas primeiras fases, quase 90 % das mulheres têm uma esperança de vida de, pelo menos, 5 anos e a maioria cura-se.
Factores de risco do cancro do útero
-Menopausa depois dos 52 anos;
-Problemas menstruais (como, por exemplo, sofrer hemorragias excessivas, perdas de sangue entre períodos menstruais ou passar longos intervalos sem menstruação);
-Não ter tido filhos;
-Exposição a elevados níveis de estrogénio (a principal hormona feminina) a partir de tumores secretores de estrogénios ou elevadas doses de fármacos que os contenham, como a terapia de reposição de estrogénios sem progesterona depois da menopausa;
-Tratamento com tamoxifeno;
-Obesidade;
-Tensão arterial elevada (hipertensão) Diabetes.
Doença de Fabry
Fabry
Causas da doença:
Os doentes com fabry tem um gene defeituoso que está no cromossoma X, (é um dos dois cromossomas que determinam o sexo de um indivíduo).
As Mulheres têm dois Cromossomas X, um herdado de cada um de seus pais. Os Homens têm um cromossoma X herdado da mãe e um cromossoma Y herdado do pai.
A doença de Fabry estabelece se porque o corpo é incapaz de produzir uma enzima denominada de alfa-galactosidase (alfa-galactosidase ou alfa-GAL) em quantidade ou estrutura adequada para realizar a sua função.
células de um paciente com fabry
Incidência:
Estima-se que uma pessoa em 40.000 tem a doença de Fabry.
A doença de Fabry ocorre em todos os grupos étnicos.
Consequências:
Nos doentes com Fabry as córneas tornam-se opacas, causando dificuldade visual. O indivíduo pode apresentar uma sensação de queimação nos membros superiores e inferiores e episódios de febre.
Geralmente, a morte é causada pela insuficiência renal, por uma cardiopatia ou por um acidente vascular cerebral, qualquer uma dessas condições pode ser decorrente da hipertensão arterial.
Tratamento:
Os tratamentos desta doença são um pouco dolorosos aos medicamentos como o Tegretol o Dilatin ou Neurotin.
O Metoclopramide, o Lipisorb (um suplemento nutritivo), e o Pancrelipase pode ser benéfico em tratar o hyperactivity Gastrointestinal. As experiências adiantadas com terapia da recolocação da enzima indicam resultados prometedores.
Fontes:
Síndrome da Down
Síndrome de Down
O que é?
As pessoas com síndrome de Down têm um atraso no desenvolvimento, das funções motoras do corpo e das funções mentais.
Os bebes são pouco activos e molinhos o que se denomina de hipotonia. A hipotonia diminui com o tempo, levando o desenvolvimento do bebe a ser mais lento que nos outros.
Causas:
Dentro de cada célula do nosso corpo, estão os cromossomas, responsáveis pela cor dos olhos, altura, sexo e também por todo o funcionamento e forma de cada órgão do corpo interno, como o coração, estômago, cérebro, etc. Cada uma das células possui 46 cromossomas, que são iguais, dois a dois (existem 23 pares ou duplas de cromossomas dentro de cada célula). Um desses cromossomas, chamado de nº21 é que está alterado na Síndrome de Down. A criança que possui a Síndrome de Down, tem um cromossoma 21 a mais, ou seja, ela tem três cromossomas 21 em todas as suas células, em vez de ter dois.
Portanto a causa da Síndrome de Down é a trissomia do cromossoma 21.
É um acidente genético. Esse erro não está no controle de ninguém.
 tabela de cromossomas
tabela de cromossomas
Incidência:
Estima-se que a cada 550 bebes que nascem, 1 tenha a Síndrome de Down.
Consequências:
Como o bebe tem hipotonia este é mais quieto, e apresenta dificuldades para sugar, engolir, sustentar a cabeça e os membros.A abertura das pálpebras é inclinada como parte externa mais elevada, e a prega, no canto interno dos olhos é como nas pessoas da raça amarela. Tem a língua protusa (para fora da boca).Apresenta rebaixamento intelectual, estatura baixa, 40% dos casos
possuem cardiopatias.
 Crianças com síndrome de Down
Crianças com síndrome de Down
Tratamento:
Até o momento não há cura! A Síndrome de Down é uma anomalia das próprias células, não existindo drogas, vacinas, remédios, escolas ou técnicas milagrosas para curá-la.Com os portadores da Síndrome de Down deverão ser desenvolvidos programas de estimulação precoce que propiciem seu desenvolvimento motor e intelectual, iniciando-se com 15 dias após o nascimento.
Fontes:
Hemofilia
Hemofilia
O que é e as suas causas:
A hemofilia é uma anormalidade nos factores de coagulação do sangue, quando um dos 14 factores não trabalha correctamente, o que impede a coagulação ocorrendo hemorragias.
As dificuldades na coagulação são devidas à ausência hereditária de determinados factores sanguíneos, indispensáveis à produção da enzima tromboquinase, que é fundamental ao processo de coagulação.
A hemofilia é uma doença de consideração, devido ao fato que as hemorragias não só podem ser externas como também podem desenvolver-se nas articulações e nos músculos, desencadeando outras doenças como a artrite.
Existem três tipos mais comuns de hemofilia que são:
Hemofilia A
É conhecida também como hemofilia clássica e se caracteriza pela ausência do factor VIII da coagulação ou globulina anti-hemofílica.
Hemofilia B
É também conhecida como doença de Christmas e se caracteriza pela ausência do factor hemofílico B ou factor IX.
Hemofilia C
Este tipo de hemofilia é determinado por gene autosômico dominante não relacionado com o sexo e caracteriza-se pela ausência de um factor denominado PTA. As hemofilias A e B agem como caracteres recessivos ligados ao sexo. Usa-se H para representar o gene para a normalidade, e o h para representar o gene recessivo que determina os casos de hemofilia.
A sua incidência:
A incidência desta doença, na maioria dos casos tem como antecedentes, familiares em linha genealógica direta que sofreram da mesma. A forma de transmissão é de mãe para filho, as mulheres são portadoras e os homens – quase na sua totalidade - sofrem da doença.Por sua vez, os homens hemofílicos, a transferem para suas filhas exclusivamente (que podem ignorar que são portadoras). Elas, ao serem portadoras, podem transmitir a 50% de seus descendentes.
Consequências:A situação é tão grave, que uma hemorragia no cérebro, geralmente, é mortal.
Tratamento
Inicialmente, a hemofilia era tratada com transfusões de sangue completa.Nos últimos trinta anos têm-se desenvolvido métodos para extrair e utilizar somente os factores deficientes da coagulação dos concentrados de plasma. Recentes avanços tecnológicos em engenharia genética estão introduzindo concentrados produzidos por tecnologias recombinantes, os quais não são derivados do plasma.O tratamento da hemofilia é um procedimento eficaz com base na administração contínua dos factores deficitários da coagulação, com o objectivo de alcançar bons níveis que evitem as hemorragias.
Cão com hemofilia a
Anemia Falciforme
Anemia Falciforme
O que é e as suas causas:
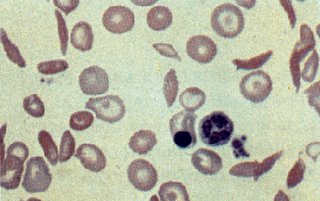 A Anemia Falciforme é uma doença genética e hereditária, causada por anormalidade da hemoglobina dos glóbulos vermelhos do sangue, responsáveis pela retirada do oxigénio dos pulmões, transportando-os para os tecidos. Esses glóbulos vermelhos perdem a forma discóide, enrijecem-se e deformam-se, tomando o formato de “foice “. Os glóbulos deformados, alongados, nem sempre conseguem passar através de pequenos vasos, bloqueando-os e impedindo a circulação do sangue nas áreas ao redor. Como resultado causa dano ao tecido circunvizinho e provoca dor.
A Anemia Falciforme é uma doença genética e hereditária, causada por anormalidade da hemoglobina dos glóbulos vermelhos do sangue, responsáveis pela retirada do oxigénio dos pulmões, transportando-os para os tecidos. Esses glóbulos vermelhos perdem a forma discóide, enrijecem-se e deformam-se, tomando o formato de “foice “. Os glóbulos deformados, alongados, nem sempre conseguem passar através de pequenos vasos, bloqueando-os e impedindo a circulação do sangue nas áreas ao redor. Como resultado causa dano ao tecido circunvizinho e provoca dor.
O curso da doença é variável. Há doentes que apresentam problemas sérios com mais frequência e outros têm problemas esporádicos de saúde. Geralmente é durante a Segunda metade do primeiro ano de vida de uma criança que apareceram os primeiros sintomas da doença.
A Anemia Falciforme não deve ser confundida com o traço falciforme. Traço falciforme significa que a pessoa é tão somente portadora da doença, com vida social normal.
Incidência
Esta doença afecta principalmente a população negra.
Aproximadamente 1 criança africana em cada 37 400 crianças nascem com a doença.
Consequências:
Os doentes com esta doença normalmente sofrem de:
Infecções e febre;
Acidente vascular cerebral (AVC);
Atraso na manutenção física;
Icterícia;
Problemas nos ossos e articulações
Tratamento
- Medicação para dor
- Antibióticos
- Aumento da oferta de líquidos
- Transfusão
- Repouso no leito
- Cirurgia ==> Sempre recomendada pelo médico
Fontes:
Fotos de Albinismo
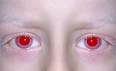
Face de um ser Homano com Albinismo
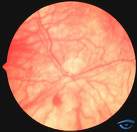
Fundo de olho de um paciente Albino. (Existe a falta de pigmento)

tigres albinos mortos por cancro da pele

bebe com albinismo
Albinismo
Albinismo
O que é o albinismo e as suas causas:
A palavra albinismo deriva do latim albus (branco).
O albinismo refere-se à incapacidade de um indivíduo ou animal fabricar um pigmento denominado por melanina, que dá cor à pele, protege da radiação ultravioleta, protege do sol, e de qualquer dispositivo artificial (como solário).Diferentes alterações dos genes podem também causar albinismo. Por exemplo: a falta de alguma das enzimas sintetizadoras da melanina ou a incapacidade da enzima para entrar nas células.O albinismo é hereditário. Estima-se que uma em cada 17.000 pessoas são albinas.
A incidência do Albinismo:
O albinismo incide tanto no Homem como nos animais. O albinismo animal é muito frequente em ratos, coelhos, cavalos, porcos, peixes, tubarões e tigres.
As consequências do albinismo:
As pessoas ou animais com albinismo têm muito pouca ou nenhuma pigmentação nos olhos, pele ou cabelo. Os cabelos, as sobrancelhas e as pestanas são totalmente brancas ou de um amarelo muito pálido. Os olhos podem chegar a ser rosados. A despigmentação com que nascem não se modifica com a idade.
Os albinos têm dificuldades de ver em lugares muito claros e podem sofrer queimaduras por radiação solar muito facilmente, sendo muito provável que desenvolvam o cancro da pele, caso não se protejam adequadamente.
Tratamento:
Não existe tratamento para esta doença.
Fontes: